Plaveiselcelcarcinoom
Huidkanker
Gepubliceerd op: 18 maart 2022Een plaveiselcelcarcinoom is een vorm van huidkanker en een kwaadaardige tumor die ontstaat in de opperhuid. Bij zo’n 15% van de mensen met huidkanker is sprake van een plaveiselcelcarcinoom. Meestal komt deze vorm van huidkanker voor bij mensen ouder dan 60 en twee keer zo vaak bij mannen als bij vrouwen.
Een plaveiselcelcarcinoom is goed te behandelen, zeker als de tumor in een vroeg stadium wordt ontdekt. Naarmate het gezwel groter is, is de behandeling moeilijker.
Uitzaaien
Plaveiselcelcarcinoom kan uitzaaien naar de lymfeklieren en andere organen als de tumor niet tijdig wordt behandeld en de kans krijgt om door te groeien. Bij 3 tot 5% van de patiënten gebeurt dit. Een plaveiselcelcarcinoom kan het kraakbeen of bot onder het gezwel aantasten.
Oorzaak
Te veel blootstelling aan zonlicht over een lange periode is de belangrijkste oorzaak voor het ontstaan van plaveiselcelcarcinoom. Mensen met een licht huidtype dat gevoelig is voor zonlicht, lopen een groter risico dan mensen met een donker(der) huidtype. Plaveiselcelcarcinoom komt vooral voor op lichaamsdelen die veel in de zon komen zoals het gezicht, kalende of kale schedel, onderarmen en handen.
Verschijningsvorm
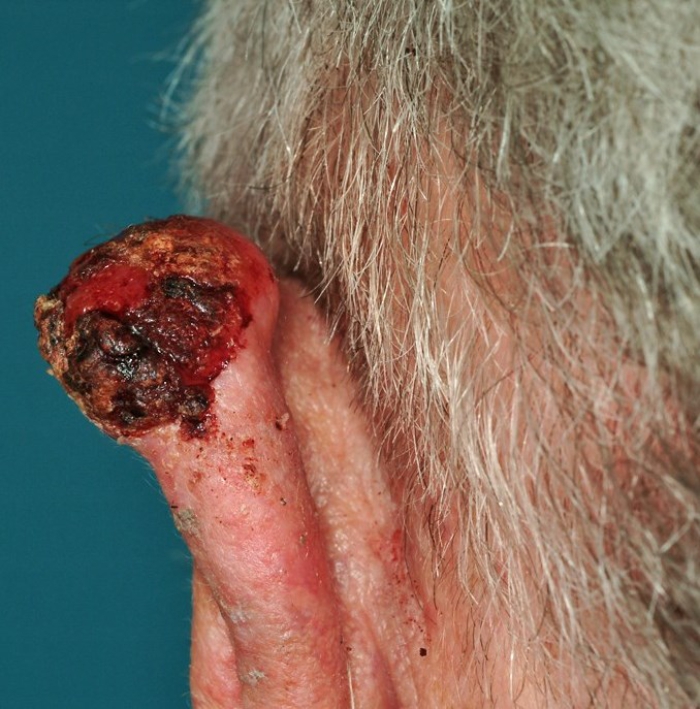
Het plaveiselcelcarcinoom begint vaak als een huidkleurig of lichtrood bultje op de huid, vaak met een ruw oppervlak. De tumor is meestal bedekt met een korstje dat er moeilijk af te halen is. Als het korstje er af is gaat bultje een beetje bloeden.
Het plaveiselcelcarcinoom kan er ook uitzien als een zweertje of wondje, dat geleidelijk groter wordt.
In het begin doet de tumor geen pijn, zodra het ongeveer een centimeter groot is, kunt u pijn voelen. Zonder behandeling kan de tumor vele centimeters groot worden.
Soms is er sprake van een goedaardige huidtumor Keratoacanthoom in plaats van plaveiselcelcarcinoom.
Diagnose stellen
Als u een verdacht plekje op uw lichaam ziet, is het raadzaam om contact op te nemen met uw huisarts. Uw huisarts zal u doorverwijzen naar de plastisch chirurg om de plek te verwijderen. Indien de diagnose niet duidelijk is, wordt u verwezen naar de dermatologen van het Huidkankercentrum van het Slingeland Ziekenhuis. Een dermatoloog kan vaak direct zien of het om een plaveiselcelcarcinoom gaat en zal de verdere behandeling met u bespreken. In enkele gevallen zal de dermatoloog er een stukje weefsel (biopt) uit de plek halen voor microscopisch onderzoek.
Als duidelijk is dat het om een plaveiselcelcarcinoom gaat, onderzoekt de arts ook of de lymfeklieren in de omgeving vergroot aanvoelen. Verdikte lymfeklieren kunnen duiden op uitzaaiingen. Soms wordt een echo van de lymfeklieren gemaakt. Afhankelijk van het resultaat van de echo worden wat cellen uit de lymfeklier weggenomen voor pathologisch anatomisch onderzoek. Heel soms wordt een röntgenfoto van de longen gemaakt om een eventuele uitzaaiing vast te stellen.
Behandeling: tumor operatief verwijderen
Het plaveiselcelcarcinoom wordt vrijwel altijd operatief verwijderd door de plastisch chirurg. Vooraf bespreekt de plastisch chirurg de specifieke situatie met de patiënt en zijn of haar wensen voor het sluiten van de wond. Dit kan door huidverschuiving of een huidtransplantaat.
De ingreep vindt plaats onder plaatselijke verdoving of narcose. Tijdens de operatie snijdt de plastisch chirurg de tumor en 0,5 tot 1 centimeter huid daar omheen weg. Zo is het vrijwel zeker dat de tumor in het geheel weg is en is het risico op terugkeer kleiner. Nadat de tumor verwijderd is, hecht de plastisch chirurg de wond. Hij probeert om de huid zo goed en mooi mogelijk te herstellen. Één of twee weken na de operatie worden de hechtingen weer verwijderd.
Risico’s na het wegsnijden
Risico’s van de ingreep zijn de kans op het ontstaan van een infectie of een nabloeding. Ook kan in een enkel geval weefsel afsterven. Heel soms komt de tumor op dezelfde plek terug of treden er uitzaaiingen op.
Over het algemeen zijn de vooruitzichten na behandeling zeer goed. Als het plaveiselcelcarcinoom verwijderd is, ontstaan er daarna zelden problemen.
Behandeling: bestraling
Een andere manier van behandelen is bestraling. Hiervoor moet u vaak naar de Radiotherapiegroep in Arnhem moet. Er zullen ongeveer 20-30 behandelingen nodig zijn. Nadeel van deze behandeling is dat er geen microscopisch onderzoek van het weefsel kan plaatsvinden om vast te stellen of de tumor helemaal weg is.
Controle
Na de behandeling is het verstandig om onder controle te blijven bij de dermatoloog. Die controleert uw huid en lymfeklieren regelmatig om te zien of om vast te stellen dat er geen nieuwe tumorgroei is.
Laatst bijgewerkt op: 18 maart 2022